甲状腺癌
甲状腺癌的概述
1、定义
甲状腺癌(thyroidcarcinoma)是最常见的甲状腺恶性肿瘤,约占全身恶性肿瘤的1%,包括乳头状癌、滤泡状癌、未分化癌和髓样癌四种病理类型。以恶性度较低、预后较好的乳头状癌最常见,除髓样癌外,绝大部分甲状腺癌起源于滤泡上皮细胞。
2、别称
恶性甲状腺肿。
3、发病部位
甲状腺。
4、传染性
无传染性。
5、高发人群
青壮年。
6、科室
外科、肿瘤科。
甲状腺癌的典型症状
1、甲状腺癌的典型症状
甲状腺癌早期临床表现不明显,患者或家人与医生偶然发现颈部甲状腺有质硬而高低不平的肿块,多无自觉症状,颈部肿块往往为非对称性硬块,甲状腺结节肿块可逐渐增大,随吞咽上下活动,并可侵犯气管而固定,肿块易较早产生压迫症状,如伴有声音嘶哑,呼吸不畅,吞咽困难,或局部压痛等压迫症状,颈静脉受压时,可出现患侧静脉怒张与面部水肿等体征,为甲状腺癌的特征之一,如肺转移与骨转移等,甚至发生病理性骨折,而以颈,应仔细检查甲状腺,晚期则多甲减。
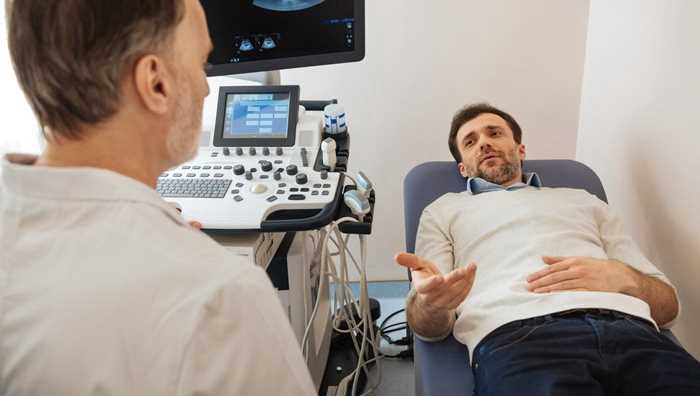
2、甲状腺癌的分类
2.1、乳头状癌
属低度恶性,多见于40岁以下的女性,患者多无明显不适,且肿瘤生长缓慢,易误以为良性,肿瘤多单发,质地呈软胶性硬度或较硬,不规则,边界不清,活动度一般尚可。大的肿瘤往往伴有囊变,可见到囊壁有葡萄样结节,突入囊腔,穿刺可吸出浅棕黄色液体。肿瘤一般无包膜,晚期可累及气管软骨或周围软组织,而使肿瘤固定或出现声间嘶哑、呼吸困难、咯血、吞咽不适等,以颈淋巴结转移为主,且发生较早,也可经血道转移至肺脊柱等。
2.2、滤泡状癌
属中度恶性,可多见于40~60岁中老年妇女,病程较长,生长缓慢,多为单发,肿瘤边界清楚,有包膜感,实性硬韧和甲状腺肿瘤很相似,但癌细胞常侵入包膜外的腺体组织和血管中,所以包膜完整与否是区别于滤泡状瘤和腺癌的一个重要的根据,另外滤泡较少发生淋巴结转移,而多血行转移至肺和骨骼。
2.3、未分化状癌
临床少见,好发于男性老人,是一种高度的恶性的癌肿,病程短,发展快,主要表现为颈前区肿块,质硬固定,边界不清,常伴有肿大淋巴结,血道转移亦较常见,具有转移快,死亡率高的特点。
2.4、髓样癌
是一种中度恶性的肿瘤,可发生于任何年龄,男女发病无明显差异,有家族倾向性。颈前肿物发展较慢,病程较长,肿块无包膜,大小不一多为单发,质地较硬约30%的患者有慢性腹泻史,并伴有面部潮红等类癌综合症,癌块切除后,腹泻史即消失,颈淋巴转移多见,且转移较早,也可血行转移至肺、肝和骨骼,患者血清降钙素浓度可比正常人高出4倍以上。
甲状腺癌的病因病机
1、癌基因:多种核原癌基因,在甲状腺滤泡细胞中表达,对细胞生长、分化起重要作用。正常基因过度表达,变更基因表达,以及抑制基因丧失,癌基因扩增,均可促使细胞恶变发生恶性肿瘤。
2、生长因子:例如促甲状腺激素、类胰岛素生长因子、转化生长因子等影响。甲状腺乳头状癌细胞中分离出ptc癌基因。
3、电离辐射:X线较碘131更具致癌作用,致癌机理是放射线诱导细胞突变促进生长,在亚致死量下可杀灭部分细胞减少TH分泌,反馈到垂体促甲状腺细胞增加TSH产生,促进具有潜在恶性细胞增殖、癌变。放射线是致甲状腺癌的因素,己经广为接受。
4、缺碘:与甲状腺肿瘤的发生,关系尚不明确。甲状腺癌不仅在地方性甲状腺肿地区多发,沿海高碘地区亦较常发生。甲状腺肿地区多为滤胞癌,部分为间变癌,高碘地区多为乳头状癌。
5、家族因素:具有一定的遗传倾向,有百分之六同患甲状腺癌的可能性。
6、女性激素:甲状腺的生长受TSH支配,对甲状腺癌起促进作用。甲状腺乳头状癌组织中有高含量女性激素受体的存在,女性激素有可能作为致癌因素之一。
甲状腺癌的检查诊断鉴别方法
1、检查方法
1.1、X线平片
1.1.1、颈部正,巨大甲状腺可以显示软组织的轮廓和钙化阴影,呈斑片状,密度较均匀,而恶性肿瘤的X线平片常呈云雾状或颗粒状,边界不规则,可通过颈部正侧位片了解气管与甲状腺的关系,甲状腺良性肿瘤或结节性甲状腺肿可使气管移位,但一般不引起狭窄;晚期甲状腺癌浸润气管可引起气管狭窄,但移位程度比较轻微。
1.1.2、胸部及骨骼X线片:常规胸片检查可以了解有无肺转移,骨骼摄片观察有无骨骼转移,骨骼转移以颅骨,主要是为溶骨性破坏,无骨膜反应,可侵犯邻近软组织。
1.2、CT扫描
在CT图像上,甲状腺癌表现为甲状腺内的边界较模糊,有时可以看到钙化点,还可以观察邻近器官如气管,以及气管旁,常常突出于甲状腺区以外,密度与周围组织分界不清,还可发现有转移灶,其中囊性变与坏死区可无强化,晚期癌转移至肺,颅内及骨也可显示,可对病人预后进行评价。
1.3、B超和彩色多普勒超声检查
超声检查对软组织分辨力较高,其阳性率可优于X线摄影等检查,可分辨囊实性肿物,正确率达百分之八十到九十,甲状腺癌结节的包膜不完整或无包膜,可呈蟹足样改变,可有砂粒样钙化,多见于乳头状癌,较少出现囊肿的图像,瘤内有动脉血流频谱,可发现肿大的淋巴结,淋巴结的纵径:横径2,血流信号分布紊乱,表现为甲状腺包膜或颈内静脉回声中断,若转移至颈内静脉内出现低,彩色多普勒超声可显示点状或条状的血流信号。
1.4、核素检查
甲状腺有吸碘和浓集碘的功能,放射性碘进入人体后大多数分布在甲状腺内,可以显示甲状腺形态,并可测定甲状腺的吸碘率。
2、诊断鉴别
2.1、结节性甲状腺肿
一般有缺碘的基础,中年妇女多见,病史较长,病变常累及双侧甲状腺,呈多发结节,结节大小不一,平滑,质软,结节一般无压迫症状,部分结节发生囊性变,腺体可对称性缩小,甲状腺肿块迅速增大并使周围组织浸润,肿块坚实,活动性差,继而颈深淋巴结,锁骨上淋巴结转移。
2.2、甲状腺炎
各种类型的甲状腺炎都可能误诊为甲状腺癌,如甲状腺不对称性增大,结节状,与周围组织粘连和固定,但光镜下的表现不同。
2.2.1、亚急性甲状腺炎
常继发于上呼吸道感染,甲状腺滤泡的破坏,释放出胶体,有体温升高,甲状腺肿大,一侧甲状腺变硬,伴有轻压痛,数周后可累及另一侧甲状腺;有的病例可在数月内反复缓解,血清T3,但甲状腺131I吸收率显着降低,这种分离现象有诊断价值。
2.2.2、慢性淋巴性甲状腺炎
多发生在40岁以上妇女,双侧甲状腺慢性,橡皮样硬度,表面有结节,一般与周围组织不粘连或固定,颈淋巴结无肿大,而且部分与甲状腺癌并存,如黏液性水肿,甲状腺抗体明显升高。
2.2.3、硬化性甲状腺炎(Riedel病)
又称纤维性甲状腺炎,为全身慢性纤维增殖性疾病局部表现,平均2~3年,基础代谢正常或稍高,质硬如木样,但保持甲状腺原来的外形,常与周围组织固定并出现压迫症状,表现为呼吸紧迫,难与甲状腺癌鉴别。
2.3、多发性内分泌腺瘤
2.3.1、MEN 2A型
为单侧或双侧肾上腺嗜铬细胞瘤,患者多有家族史,在C细胞增殖阶段就可以认为髓样癌存在,然后才发生嗜铬细胞瘤,且分泌儿茶酚胺,儿茶酚胺异常增高时,可出现心悸,可出现于甲状腺髓样癌之前,作局部病变的病理检查,可见表皮与真皮间有淀粉样物沉积,产生原因未明,可能预示髓样癌。
2.3.2、MEN 2B型
为甲状腺髓样癌,包括舌背或眼结膜下黏膜神经瘤,Marfanoid体型(体型瘦长,肌肉发育差,可出现肠梗阻或腹泻,较早出现转移,病变可能已扩展到颈部以外,但仅少数为恶性,如腹泻,往往为双侧性,且常因嗜铬细胞突然死亡,应先处理嗜铬细胞瘤,术后再择期切除甲状腺髓样癌,应先处理甲状腺髓样癌,皮质醇增多症多可缓解,预后差。
甲状腺癌的并发症
肿瘤迅速变大,压迫气管,浸润食管及喉返神经而出现呼吸困难、声音嘶哑、吞咽食物时有阻塞感等并发症;严重者还可发生肺转移及骨转移。
甲状腺癌的防治方案
1、甲状腺癌的预防方法
1.1、尽量避免儿童期头颈部X线照射。
1.2、保持精神愉快,防止情志内伤,是预防本病发生的重要方面。
1.3、针对水土因素,注意饮食调摄,经常食用海带、海蛤、紫菜及采用碘化食盐。但过多地摄入碘也是有害的,实际上它也可能是某些类型甲状腺癌的另一种诱发因素。
1.4、甲状腺癌患者应吃富于营养的食物及新鲜蔬菜,避免肥腻、香燥、辛辣之品。
1.5、避免应用雌激素,因它对甲状腺癌的发生起着促进作用。
1.6、对甲状腺增生性疾病及良性肿瘤应到医院进行积极、正规的治疗。
1.7、甲状腺癌术后放、化疗后,积极采用中西医药物预防治疗是提高疗效的有效方法。
1.8、积极锻炼身体,提高抗病能力。

2、甲状腺癌的治疗方法
2.1、手术治疗
甲状腺癌的手术治疗包括甲状腺本身的手术,以及颈淋巴结清扫。甲状腺的切除范围目前仍有分歧,范围最小的为腺叶加峡部切除,最大至甲状腺全切除。
2.2、内分泌治疗
甲状腺癌作次全或全切除者应终身服用甲状腺素片,以预防甲状腺功能减退及抑制TSH。乳房状腺癌和滤泡状腺癌均有TSH受体,TSH通过其受体能影响甲状腺癌的生长。
2.3、放射性核素治疗
对乳房状腺癌、滤泡状腺癌,术后应用131碘放射治疗,适合于45岁以上患者、多发性癌灶、局部侵袭性肿瘤及存在远处转移者。
2.4、放射性照射治疗
放射外照射治疗主要是用于未分化的甲状腺癌细胞。

 简体中文
简体中文 繁体中文
繁体中文




