休克
休克的概述
1、定义
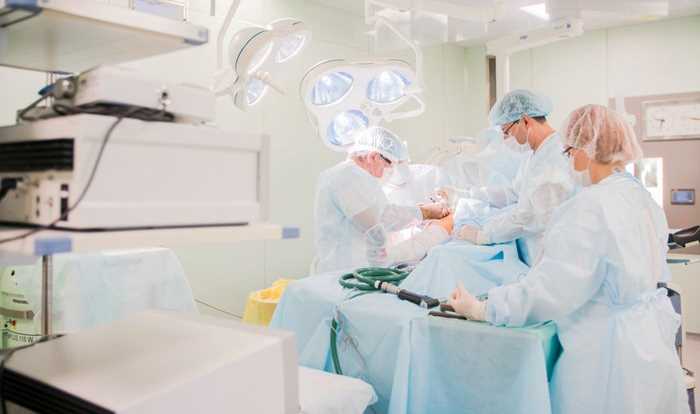
休克(shock)是机体遭受强烈的致病因素侵袭后,由于有效循环血量锐减,组织血流灌注广泛、持续、显著减少,致全身微循环功能不良,生命重要器官严重障碍的综合症候群。此时机体功能失去代偿,组织缺血缺氧,神经-体液因子失调。其主要特点是:重要脏器组织中的微循环灌流不足,代谢紊乱和全身各系统的机能障碍。
2、别称
无
3、发病部位
全身
4、传染性
无传染性
5、高发人群
老年心衰者、严重感染者、严重烧伤者、严重中毒者、严重创伤者
6、科室
急诊科
休克的典型症状
1、休克的典型症状
1.1、早期:病人神志清醒,但烦躁不安,焦虑或激动,面色及皮肤苍白,口唇和甲床略带青紫,出冷汗,肢体湿冷,可有恶心、呕吐、心跳加快、脉搏尚有力收缩压,可偏低或接近正常,亦可因儿茶酚胺分泌增多而偏高但不稳定;舒张压升高,故脉压减低,尿量亦减少。
1.2、中期 :神志尚清楚,但软弱无力,表情淡漠,反应迟钝,意识模糊,脉搏细速,按压稍重即消失,收缩压降至10.6kPa(80mmHg)以下,脉压小于2.7kPa(20mmHg),表浅静脉萎陷,口渴、尿量减少至每小时20ml以下,重度休克时呼吸急促,可陷入昏迷状态,收缩压低于8kPa(60mmHg)以下甚至测不出,无尿。
1.3、晚期:在此期中发生弥散性血管内凝血和广泛的心脏器质性损害。前者引起出血可有皮肤粘膜和内脏出血,消化道出血和血尿较常见;肾上腺出血可导致急性肾上腺皮质功能衰竭;胰腺出血可导致急性胰腺炎,可发生心力衰竭,急性呼吸衰竭,急性肾功能衰竭,脑功能障碍和急性肝功能衰竭等。
2、休克的分类
休克的发病过程可分为休克早期和休克期,也可以称为休克代偿期和休克抑制期。
休克的病因病机
1、失血性休克:大量失血引起休克称为失血性休克,常见于外伤引起的出血、消化性溃疡出血、食管曲张静脉破裂、妇产科疾病所引起的出血等。失血后是否发生休克不仅取决于失血的量,还取决于失血的速度。休克往往是在快速、大量(超过总血量的30~35%)失血而又得不到及时补充的情况下发生的。
2、创伤性休克:严重创伤特别是在伴有一定量出血时常引起休克,称为创伤性休克。
3、烧伤性休克:大面积烧伤伴有大量血浆丧失者常导致烧伤性休克。
4、感染性休克:严重感染特别是革兰氏阴性细菌感染常可引起感染性休克。在革兰氏阴性细菌引起的休克中,细菌的内毒素起着重要的作用,故亦称内毒素性休克或中毒性休克。感染性休克常伴有败血症,故又称败血症性休克。
5、心源性休克:大面积急性心肌梗塞、急性心肌炎、心包填塞等常可导致心源性休克。
6、过敏性休克:给某些有过敏体质的人注射某些药物(如青霉素)、血清制剂或疫苗时可引起过敏性休克。
7、神经源性休克:剧烈疼痛、高位脊髓麻醉或损伤等可引起神经源性休克。

休克的检查诊断鉴别方法
1、实验室检查
应当尽快进行休克的实验室检查并且注意检查内容的广泛性。一般注意的项目包括:①血常规;②血生化;③肾功能检查以及尿常规及比重测定;④出、凝血指标检查;⑤血清酶学检查和肌钙蛋白、肌红蛋白、D-二聚体等;⑥各种体液、排泄物等的培养、病原体检查和药敏测定等。
2、血流动力学监测
主要包括中心静脉压(CVP),肺毛细血管楔压(PWAP),心排出量(CO)和心脏指数(CI)等。使用漂浮导管进行有创监测时,还可以抽取混合静脉血标本进行测定,并通过计算了解氧代谢指标。
3、胃黏膜内pH测定
这项无创的检测技术有助于判断内脏供血状况、及时发现早期内脏缺血表现为主的“隐性代偿性休克”,也可通过准确反映胃肠黏膜缺血缺氧改善情况,指导休克复苏治疗的彻底性。
4、血清乳酸浓度
正常值0、4~1、9mmol/L,血清乳酸浓度与休克预后相关。
5、感染和炎症因子的血清学检查
通过血清免疫学检测手段,检查血中降钙素原(PCT)、C-反应蛋白(CRP)、念珠菌或曲霉菌特殊抗原标志物或抗体以及LPS、TNF、PAF、IL-1等因子,有助于快速判断休克是否存在感染因素、可能的感染类型以及体内炎症反应紊乱状况。
休克的并发症
1、急性脏器衰竭。可见有急性呼吸衰竭、心力衰竭、急性肾功能衰竭、脑功能障碍和急性肝功能衰竭等。
2、弥散性血管内凝血(DIC)。主要发生在休克晚期,引起皮肤、粘膜和内脏出血,可使血容量减少,进一步加重休克症状。
3、其他并发症。如血压降低,血钾增高,肝性脑病,动脉血氧饱和度、静脉血氧含量下降引起的呼吸性酸中毒,脑供氧不足,代谢性酸中毒等。

休克的防治方案
1、休克的预防方法
对外伤病员要进行及时而准确的急救处理。活动性大出血者要 确切止血;骨折部位要稳妥固定;软组织损伤应予包扎防止污染;呼吸道梗阻者需行气管切开;需后送者,应争取发生休克前后送,并选用快速而舒适的运输工具,运输时病人头向车尾或飞机尾,防行进中脑贫血,后送途中要持续输液并做好急救准备。
2、休克的治疗方法
2.1、一般紧急治疗
通常取平卧位,必要时采取头和躯干抬高20°~30°、下肢抬高15°~20°,以利于呼吸和下肢静脉回流,同时保证脑灌注压力;保持呼吸道通畅,并可用鼻导管法或面罩法吸氧,必要时建立人工气道,呼吸机辅助通气;维持比较正常的体温,低体温时注意保温,高温时尽量降温;及早建立静脉通路,并用药物维持血压。尽量保持患者安静,避免人为搬动,可用小剂量镇痛、镇静药,但要防止呼吸和循环抑制。
2.2、病因治疗
休克几乎与所有临床科室都有关联,各型休克的临床表现及中后期的病理过程也基本相似,但引起休克的原因各异,根除或控制导致休克的原因对阻止休克的进一步发展十分重要,尤其某些外科疾病引起的休克,原发病灶大多需手术处理。治疗原则应该是:尽快恢复有效循环血量,对原发病灶作手术处理。即使有时病情尚未稳定,为避免延误抢救的时机,仍应在积极抗休克的同时进行针对病因的手术。

 简体中文
简体中文 繁体中文
繁体中文