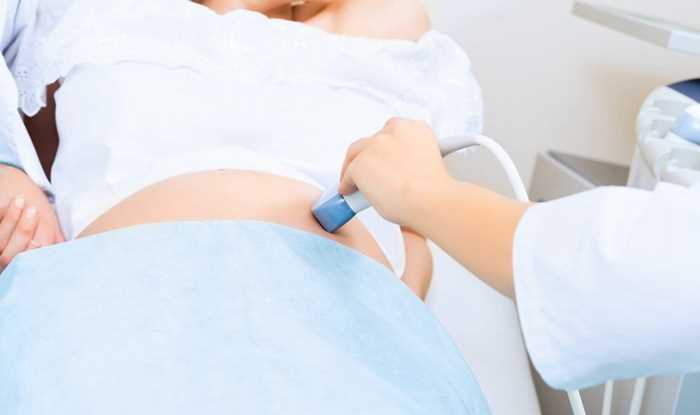
腎病綜合征
腎病綜合征的概述
1、定義
腎病綜合征(NS)可由多種病因引起,以腎小球基膜通透性增加,表現為大量蛋白尿、低蛋白血症、高度水腫、高脂血症的一組臨床症候群。

2、別稱
腎綜
3、發病部位
腎
4、傳染性
無傳染性
5、高發人群
兒童
6、科室
腎內科
腎病綜合征的典型症狀
1、腎病綜合征的典型症狀
腎病綜合征有4個主要特征,即大量蛋白尿,低蛋白血症,高膽固醇血症,和全身顯著水腫。

2、腎病綜合征的分類
2.1、按病因分類:可分為原發性、繼發性、先天性三類。原發性腎病綜合征(INS),病因不明,占小兒腎病綜合征的90%、
2.2、按病理分型:原發性腎病綜合征的病理類型以微小病變型腎病最為常見,占80%~85%;非微小病變型:占10%~15%,包括系膜增生性腎炎、局灶性節段性腎小球硬化、膜性腎病、系膜毛細血管性腎炎(膜增生性腎炎)等。
2.3、按臨床分型:①單純型NS:占80%以上;②腎炎型NS:占20%以下。
2.4、按糖皮質激素治療反應分型:激素敏感型NS;激素耐藥型NS;激素依賴型NS、
腎病綜合征的病因病機
引起腎病綜合征的原因很多,概括起來可分為原發性和繼發性兩大類,其中以原發性腎小球疾病為主。在繼發性腎病綜合征中,系統性紅斑狼瘡、糖尿病腎病、腎淀粉樣變、過敏性紫癜為多見。
許多疾病可引起腎小球毛細血管濾過膜的損傷,導致腎病綜合征。成人的2/3和大部分兒童的腎病綜合征為原發性,包括原發性腎小球腎病急、慢性腎小球腎炎和急進性腎炎等。按病理診斷主要包括:微小病變性腎病,膜性腎小球腎炎(膜性腎病),系膜毛細血管增生性腎炎(膜增生性腎炎)和局灶節段性腎小球硬化症。它們的相對發病率和特征見表1。繼發性腎病綜合征的原因為:感染、藥物(汞、有機金、青霉胺和海洛因等)、毒素及過敏、腫瘤(肺、胃、結腸、乳腺實體瘤和淋巴瘤等)、系統性紅斑狼瘡、過敏性紫癜淀粉樣變及糖尿病等。成人腎病綜合征的1/3和兒童的10%可由繼發性因素引起。
腎病綜合征的檢查診斷鑒別方法
1、尿常規:單純性腎病,24h定量超過0.1g/kg,偶有短暫性少量紅細胞,腎炎性腎病除出現不同程度的蛋白尿外,還可見鏡下或肉眼血尿。
2、血生化測定:表現為低蛋白血症(血清白蛋白<30g/L,嬰兒<25g/L),白蛋白與球蛋白比例倒置,血清蛋白電泳顯示球蛋白增高,血膽固醇顯著增高(兒童>5.7mmol/L,嬰兒>5.1mmol/L)。
3、腎功能測定:少尿期可有暫時性輕度氮質血症,單純性腎病腎功能多正常,如果存在不同程度的腎功能不全,出現血肌酐和尿素氮的升高,則提示腎炎性腎病。

4、血清補體測定:有助于區別單純性腎病與腎炎性腎病,前者血清補體正常,后者則常有不同程度的低補體血症,C3持續降低。
5、血清及尿蛋白電泳:通過檢測尿中IgG成分反映尿蛋白的選擇性,同時可鑒別假性大量蛋白尿和輕鏈蛋白尿,如果尿中γ球蛋白與白蛋白的比值小于0.1,則為選擇性蛋白尿(提示為單純型腎病),大于0.5為非選擇性蛋白尿(提示為腎炎型腎病)。
6、血清免疫學檢查:檢測抗核抗體,抗雙鏈DNA抗體,抗Sm抗體,抗RNP抗體,抗組蛋白抗體,乙肝病毒標志物以及類風濕因子,循環免疫復合物等,以區別原發性與繼發性腎病綜合征。
7、凝血,纖溶有關蛋白的檢測:如血纖維蛋白原及第Ⅴ,Ⅶ,Ⅷ及Ⅹ因子,抗凝血酶Ⅲ,尿纖維蛋白降解產物(FDP)等的檢測可反映機體的凝血狀態,為是否采取抗凝治療提供依據。
8、尿酶測定:測定尿溶菌酶,N-乙酰-β-氨基葡萄糖苷酶(NAG)等有助于判斷是否同時存在腎小管-間質損害。
腎病綜合征的并發症
1、感染:上呼吸道感染、皮膚感染、腹膜炎等。
2、電解質紊亂:低鈉、低鉀、低鈣血症。
3、血栓形成:動、靜脈血栓以腎靜脈血栓常見,臨床有腰腹部劇痛、血尿等。
4、急性腎功能衰竭。
5、蛋白質及脂肪代謝紊亂。

腎病綜合征的防治方案
1、腎病綜合征的預防方法
平時要合理安排生活作息制度,加強身體鍛煉,同時應避免過勞。保證營養均衡,增強體質和機體抵抗力。注意個人衛生及環境衛生的清潔。保持心情輕松愉快,強化自我保健意識。積極防治感染病灶、積極防治慢性腎病。
2、腎病綜合征的治療方法
凡有嚴重水腫、低蛋白血症者需臥床休息。水腫消失、一般情況好轉后,可起床活動。
給予正常量0.8~1.0g/(kg·d)的優質蛋白(富含必需氨基酸的動物蛋白為主)飲食。熱量要保證充分,每日每公斤體重不應少于30~35kcal。盡管患者丟失大量尿蛋白,但由于高蛋白飲食增加腎小球高濾過,可加重蛋白尿并促進腎臟病變進展,故目前一般不再主張應用。
水腫時應低鹽(<3g/d)飲食。為減輕高脂血症,應少進富含飽和脂肪酸(動物油脂)的飲食,而多吃富含多聚不飽和脂肪酸(如植物油、魚油)及富含可溶性纖維(如豆類)的飲食。




 繁體中文
繁體中文 簡體中文
簡體中文