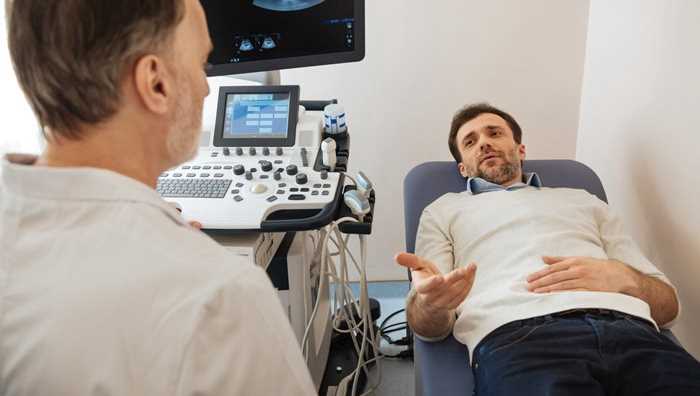
習慣性流產
習慣性流產的概述
1、定義
習慣性流產是指連續3次或3次以上自然流產者稱為習慣性流產。每次流產往往發生在同一妊娠月份,其流產過程與一般流產相同,近年國際上把習慣性流產稱為復發性流產。根據習慣流產時間性,分為早期習慣流產或晚期習慣流產。
2、症狀部位
子宮
3、症狀科室
婦產科
4、常見病因
遺傳缺陷,內分泌失調,環境因素
習慣性流產的原因及發病機制
引起習慣性流產的病因復雜,臨床上竟有43種疾病最終可導致習慣性流產的發生,有免疫性因素、遺傳性因素、感染性因素、內分泌性因素、解剖因素等,而其中免疫性因素導致的流產占習慣性流產的67%之多,解剖因素占14%、 內分泌因素11%、遺傳因素占5%、其它因素占3%。
1、黃體功能不全:由于黃體發育不良或過早退化,孕酮分泌不足,或子宮內膜對孕酮反應性降低而引起的分泌期子宮內膜發育遲緩或停滯,或基質和腺體發育不同步而影響孕卵著床。
2、染色體異常:如果夫妻雙方或一方或胚胎染色體異常,導致胚胎不能正常發育,常常會發生自然流產,因為某些胚胎染色體異常其父母的染色體可正常。染色體異常者應根據異常的種類判斷能否再妊娠,若能再妊娠也應做產前診斷以確保優生優育。
3、環境因素。過多接觸某些有害的化學物質(如砷、鉛、苯、甲醛、氯丁二烯、氧化乙烯等)和物理因素(如放射線、噪音及高溫等),均可引起流產。
4、母體因素。妊娠期患急性病、高熱、細菌毒素或病毒(單純皰疹病毒、巨細胞病毒等)、嚴重貧血或心力衰竭、慢性腎炎或高血壓、生殖器官疾病(如子宮畸形、雙子宮、縱隔子宮及子宮發育不良等)、盆腔腫瘤(如子宮肌瘤等)、甲狀腺功能減退症、嚴重糖尿病未能控制、胎盤內分泌功能不足均可導致流產。
5、免疫因素。若母兒雙方免疫不適應,則可引起母體對胚胎的排斥而致流產。
習慣性流產的檢查診斷鑒別方法
1、習慣性流產的檢查方法
一般性診斷包括病史詢問(內、外、產科史、代謝病史、感染中,宮內有無異物存放,有無藥物中毒,接受放射線治療等),體檢及盆腔檢查時應注意子宮大小、位置,附件情況,基礎體溫測定,宮內膜檢查,子宮輸卵管造影,必要時作宮腔鏡和腹腔鏡檢查。實驗室檢查包括血常規、血沉、血型及精液常規等。
2、習慣性流產的診斷鑒別方法
流產必須與功能性子宮出血、輸卵管妊娠、葡萄胎、子宮肌瘤、絨毛膜上皮癌等進行鑒別。此外還應鑒別各種類型的流產,以便明確診斷,根據不同類型選擇不同的治療。
習慣性流產的危害
習慣性流產的危害主要有以下幾點:
1、影響患者的心理:習慣性的流產使患者的心理受到很大的影響,對患者的生活和工作造成很大的影響。
2、損傷子宮內膜:如果女性多次進行人工流產,就會很容易就導致習慣性流產。同時多次流產后,就容易損害子宮的內膜,導致子宮出現穿孔。
3、容易出現感染:習慣性流產的危害主要表現為各種流產會合并其它感染,此外流產后不注意衛生也容易引發感染。
4、導致宮外孕:宮外孕的患者中,有過流產經歷的高達60%,因此女性一定要引起重視,對于未婚女性來說避孕措施一定要到位,將危險程度降到較低。
5、影響胎兒的發育:自然或習慣性流產、早產等現象發生。由于多次刮宮會使子宮壁變得越來越薄,使得子宮內膜受到多次感染,這樣便對妊娠期間的并發症對胎兒帶來危害。
習慣性流產的防治方法
1、習慣性流產的預防方法
1.1、發生流產后半年以內要避孕,待半年以后再次懷孕,可減少流產的發生。
1.2、要做遺傳學檢查,夫婦雙方同時接受染色體的檢查。
1.3、做血型鑒定包括Rh血型系統。
1.4、有子宮內口松弛的可做內口縫扎術。
1.5、針對黃體功能不全治療的藥物使用時間要超過上次流產的妊娠期限(如上次是在孕3月流產,則治療時間不能短于妊娠3月)。
1.6、有甲狀腺功能低下,要保持甲狀腺功能正常后再懷孕,孕期也要服用抗甲低的藥物。
1.7、注意休息,避免房事(尤其是在上次流產的妊娠期內),情緒穩定,生活規律有節。
1.8、男方要做生殖系統的檢查。有菌精症的要治療徹底后再使妻子受孕。
1.9、避免接觸有毒物質和放射性物質的照射。
2、習慣性流產的治療方法
習慣性流產發生以后,夫妻雙方都應去正規醫院或計生服務站接受檢查,找出導致“流產”的原因后對症治療,針對具體病因施展治療。




 繁體中文
繁體中文 簡體中文
簡體中文